国立がんセンター 名誉総長 垣添 忠生先生のご登場です。
本日は「人はがんとどう向き合うか?」というテーマでお話しをして頂きます。
本日は「人はがんとどう向き合うか?」というテーマでお話しをして頂きます。


- 国立がんセンター 名誉総長 垣添 忠生先生
私は国立がんセンターに32年間勤めておりました。最初は泌尿器科医師として、後半10年間は築地にある病院で中央病院長として勤めました。最後に総長といって二つの病院と研究所の全体の責任者を5年やりました。そういう組織の管理者という立場で15年も働いていますと、何か式典があるとご挨拶を申し上げるとかパーティーがあると乾杯の音頭を申し上げるとかそういう機会が多く、そういうものを繰り返していると私の専門は挨拶と乾杯だったもんですから、たまにまじめに膀胱がんや前立腺がんの話をすると「垣添先生よくご存じですね〜」と言われるといった大変困ったことになってるのですが、そういう馬鹿なことを言ってないでこれから少し話します。
「人はがんとどう向き合うか?」ということで3つの話をさせて頂きます。
〇がんと向き合う人は多様であるということ
〇妻の場合、私の場合
〇ヒトは10の27乗,10のマイナス35乗メートルの世界に漂う儚い存在

まず1つ目の「がんと向き合う人は多様であるということ」です。ここでは二人の患者さんのお話をします。
一人はわずかな症状で気づく患者さん。この方は会社員として仕事をしているときに電話の受話器をいつも左耳で取っていた。それがある日気がつくと右耳で受話器を持っている。「あれ、左耳の聴力が落ちたかな〜」というそれだけで病院を受診されて脳腫瘍の一種である聴神経腫瘍を非常に早期に見つけられてあっという間に治して社会復帰されています。
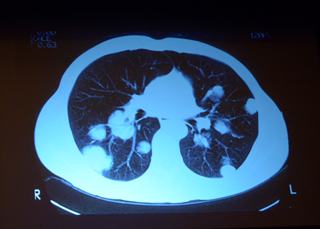
かと思いますと、首が回らなくなり仰向けに休めないほど進行したがんの方。これは私が32歳で東京在住のときだったと思いますが、精巣がんで病院を受診されたときにはソフトボールぐらいになってました。自分の玉がどんどん大きくなってきて本人は気がついていたけど「場所が場所だから恥ずかしい」という気持ちと「どんどん大きくなって悪い病気じゃないかという恐怖でなかなか受診の決断がつかなかった」ということでした。左が向けないということは鎖骨近くのリンパ節に転移が起きていて大きな腫瘤ができていることで邪魔して左を向けない、そして両方の腎臓にある後腹膜腔のリンパ節に転移が起きて巨大な腫瘍が出来仰向けに休めない、そういう患者さんです。こういう患者さんは、まず精巣を取って病理検査をします。精巣腫瘍というのは病理学的に4種類あるのですが、この方はその内の3つが入り交じった方でした。それで胸のCT写真を撮りますと綿帽子みたいなのがいっぱい見えていますがこれはすべて転移巣です。それか精巣腫瘍にはAFPとβ-hCGという2つの腫瘍マーカーがありますが、そのどちらの値も数千でした。1960年代でこの状態ですと余命は三ヶ月です。その頃からシスプラチンという抗がん剤が使われるようになって、シスプラチンは今でも抗がん剤の主要な薬剤の1つですが、精巣治療に対しては特効薬のようによく効きます。この患者さんに対してシスプラチンを中心に他の2つの抗がん剤を併用で3回治療しました。昔のことですから副作用対策が十分でなく患者さんは随分苦しみましたけど非常に良く効くものですから、1コース、2コース、3コースとやっていくと首の腫瘍がだんだん小さく萎んでいって左を向けるようになり、後腹膜腔の腫瘍が小さくなり仰向けに休めるようになり、自分で確かに効いているなと実感できるわけです。腫瘍マーカーも数千あった値が1コースやると数百になり、2コースやると数十になり、3コースやると正常化しました。そのデータをグラフ化して患者さんに見せてあげると検査所見も大変良くなっているということで「辛い治療だけど頑張る」と患者さんはいいました。ところが一見腫瘍が消え、肺のCTでも影はほとんど消えているんですが、わずかに残っていました。その中にがん細胞が残っているかどうかを見極めるのは現代でもなかなか難しいぐらいですので手術を致しました。まず耳鼻科の先生が首のリンパ節の郭清といって首のリンパ節を全部取り除く手術をしました。チーム交代して胸部外科の先生が肺の残った腫瘍を取り除いて心臓の周りの縦隔リンパ節を全部取り除く手術をしました。最後は私の泌尿器科チームに交代して後腹膜腔のリンパ節を根こそぎ取りました。全部で14時間手術をしました。患者さんは30歳台前半の若くて元気な患者さんでしたから手術に耐えてくれました。一週間から三週間後に病理検査の結果を見たら、取り出した組織の中には生きたがん細胞はないという結果でした。これで患者さんは治って今も元気にしておられます。
最初の患者さんとこの患者さん、もちろん病態は違いますが自分の体の異常に対してどう対処するか、という意味では天と地ぐらいの差があるのではないかと私は感じています。
一人はわずかな症状で気づく患者さん。この方は会社員として仕事をしているときに電話の受話器をいつも左耳で取っていた。それがある日気がつくと右耳で受話器を持っている。「あれ、左耳の聴力が落ちたかな〜」というそれだけで病院を受診されて脳腫瘍の一種である聴神経腫瘍を非常に早期に見つけられてあっという間に治して社会復帰されています。
かと思いますと、首が回らなくなり仰向けに休めないほど進行したがんの方。これは私が32歳で東京在住のときだったと思いますが、精巣がんで病院を受診されたときにはソフトボールぐらいになってました。自分の玉がどんどん大きくなってきて本人は気がついていたけど「場所が場所だから恥ずかしい」という気持ちと「どんどん大きくなって悪い病気じゃないかという恐怖でなかなか受診の決断がつかなかった」ということでした。左が向けないということは鎖骨近くのリンパ節に転移が起きていて大きな腫瘤ができていることで邪魔して左を向けない、そして両方の腎臓にある後腹膜腔のリンパ節に転移が起きて巨大な腫瘍が出来仰向けに休めない、そういう患者さんです。こういう患者さんは、まず精巣を取って病理検査をします。精巣腫瘍というのは病理学的に4種類あるのですが、この方はその内の3つが入り交じった方でした。それで胸のCT写真を撮りますと綿帽子みたいなのがいっぱい見えていますがこれはすべて転移巣です。それか精巣腫瘍にはAFPとβ-hCGという2つの腫瘍マーカーがありますが、そのどちらの値も数千でした。1960年代でこの状態ですと余命は三ヶ月です。その頃からシスプラチンという抗がん剤が使われるようになって、シスプラチンは今でも抗がん剤の主要な薬剤の1つですが、精巣治療に対しては特効薬のようによく効きます。この患者さんに対してシスプラチンを中心に他の2つの抗がん剤を併用で3回治療しました。昔のことですから副作用対策が十分でなく患者さんは随分苦しみましたけど非常に良く効くものですから、1コース、2コース、3コースとやっていくと首の腫瘍がだんだん小さく萎んでいって左を向けるようになり、後腹膜腔の腫瘍が小さくなり仰向けに休めるようになり、自分で確かに効いているなと実感できるわけです。腫瘍マーカーも数千あった値が1コースやると数百になり、2コースやると数十になり、3コースやると正常化しました。そのデータをグラフ化して患者さんに見せてあげると検査所見も大変良くなっているということで「辛い治療だけど頑張る」と患者さんはいいました。ところが一見腫瘍が消え、肺のCTでも影はほとんど消えているんですが、わずかに残っていました。その中にがん細胞が残っているかどうかを見極めるのは現代でもなかなか難しいぐらいですので手術を致しました。まず耳鼻科の先生が首のリンパ節の郭清といって首のリンパ節を全部取り除く手術をしました。チーム交代して胸部外科の先生が肺の残った腫瘍を取り除いて心臓の周りの縦隔リンパ節を全部取り除く手術をしました。最後は私の泌尿器科チームに交代して後腹膜腔のリンパ節を根こそぎ取りました。全部で14時間手術をしました。患者さんは30歳台前半の若くて元気な患者さんでしたから手術に耐えてくれました。一週間から三週間後に病理検査の結果を見たら、取り出した組織の中には生きたがん細胞はないという結果でした。これで患者さんは治って今も元気にしておられます。
最初の患者さんとこの患者さん、もちろん病態は違いますが自分の体の異常に対してどう対処するか、という意味では天と地ぐらいの差があるのではないかと私は感じています。

関原健夫という方ですが「がん六回 人生全快 現役バンカー16年の闘病記」という本を出されています。裏表紙に関原さんの紹介があります。1945年生まれ。京都大学法学部卒業。1961年日本興業銀行(当時)勤務。1984年ニューヨーク支店に勤務していた39歳のとき大腸がんとなり摘出手術を受ける。その後、41歳で肝転移・肺転移と計6回にも及ぶ手術を受ける、とあります。一年間に何回も肺や肝臓を手術をするというのがどれぐらい大変かというのは少し想像すれば皆さんもお分かりだと思いますが、ご本人も大変悩んだということを本にも書いています。しかし手術しかないということで気を奮い立たせて幸いにも45歳の肺転移で打ち止めになって、50歳で心臓のバイパス手術を受けて元気になり、銀行退職後に横浜の方で投資会社の社長をされてましたが、今はそれも辞めて日本対がん協会常務理事をしており、自らのがん体験を日本でも世界でも講演をされ非常に感銘を与えております。ですのでこのように大変厳しい状況に向き合ってもそれと戦い抜いて元気になった方もおられるということです。
かと思えば、小説家・エッセイストの開高健。彼は大変なヘビースモーカーでありヘビードリンカーで、絶え間なくタバコをくゆらしウイスキーやジンなどの強い酒瓶がそこら中に並んでいる。酒とタバコの最悪の組み合わせ。これは愛知県がんセンターの男性の例で論文から取ったものですが、酒の飲み方とタバコの吸い方、その最悪の組み合わせでは食道がんの危険性が30倍に跳ね上がります。あれほど教養のある方ですからこういう医学的な事実をご存じないはずがないのですが、彼はすっとタバコとお酒を放さずに59歳という本当にお若い歳で食道がんでお亡くなりになりました。残念なことです。
かと思えば、小説家・エッセイストの開高健。彼は大変なヘビースモーカーでありヘビードリンカーで、絶え間なくタバコをくゆらしウイスキーやジンなどの強い酒瓶がそこら中に並んでいる。酒とタバコの最悪の組み合わせ。これは愛知県がんセンターの男性の例で論文から取ったものですが、酒の飲み方とタバコの吸い方、その最悪の組み合わせでは食道がんの危険性が30倍に跳ね上がります。あれほど教養のある方ですからこういう医学的な事実をご存じないはずがないのですが、彼はすっとタバコとお酒を放さずに59歳という本当にお若い歳で食道がんでお亡くなりになりました。残念なことです。
また患者さんの前立腺がんの方のお話をしますと、手術によって性機能を失う可能性があるのですが「性機能を失うような手術は受けない。自分の芸術的エナルギーが失われてしまう。」という判断をする人がいるかと思えば、85歳の潜在癌の方の場合、前立腺がんにはPSAという腫瘍マーカーがありますが組織検査をしたら12本中1本にほんのわずかながんが見つかりました。泌尿器感染の患者さんならば年齢も年齢だから経過観察で様子を見て天寿を全うすることを勧めるのですが患者さんは「がんが見つかったのだからどうしても手術して欲しい。」といいました。この患者さんを説得するのにどれぐらい苦労したか。つまり同じ前立腺がんでも手術するしないをとってもこれだけの違いがあるということです。
また私が若い頃の話ですが、早期がんの存在を聞いただけで失神して椅子から転げ落ちた患者さんもいました。膀胱がんの小さいものでしたので内視鏡でひと掻きすれば治るぐらいのものでしたが「がん」という一言を聞いただけで顔面真っ青になって椅子から崩れ落ちて検査のために膀胱に入れた生理食塩水を全部失禁してしまうほどでした。
かと思うと、脳転移・肝転移・骨転移・腎転移と聞いても顔色1つ変えずに淡々と化学療法を受けた人もいました。実はこれは私の妻でしてあとでお話しします。
また別の患者さんですが、便の潜血反応が出たということで大腸内視鏡検査をして取り出したポリープを病理検査しますとその一部に大腸がんが見つかったんですが、これがその患者さんです。
<目の部分を隠した垣添氏の写真がスライドに映り会場には笑い声>
個人情報保護法の時代ですが、私自身です。1日も休まず仕事をしていて結果的に病理的にがんだったということを聞いただけで、どうってこともなかったです。
でも私が立場上簡単に見つけられるがんにつきましては非常に注意深くなっていましたから、私が総長時代に次のがんセンターに厚労省の理解を得てがん予防検診研究センターというものを作ってもらいまして、そこができて一年ぐらいに超音波検査を受診しましたら腎臓がんが見つかりまして、わずか直径1センチほどでしたが典型的な腎細胞がんでした。私は毎朝晩点滴をぶらさげながら病棟の中をグルグル歩いて一週間で退院して二週間目にWHOの会議があってジュネーブに出張してきました。
よく市民公開講座でこういう話をすると「がん検診を受けるのはいいけどがんが見つかるのが怖いから受けない。」という方がいるのですが、腎臓がんは検診対象がんではないですが、早期に発見すれば二週間目にはヨーロッパでも出張できるということです。
いくつかの患者さんの例を紹介してきましたが、がんという病気に向き合う患者さん、それに対して強い人もいれば弱い人もいる、ですから「人間の強さ、弱さをすべて包摂して医療はある。」と私は考えています。今は泌尿器科はリタイアしましたが考え方はそういうことです。
また私が若い頃の話ですが、早期がんの存在を聞いただけで失神して椅子から転げ落ちた患者さんもいました。膀胱がんの小さいものでしたので内視鏡でひと掻きすれば治るぐらいのものでしたが「がん」という一言を聞いただけで顔面真っ青になって椅子から崩れ落ちて検査のために膀胱に入れた生理食塩水を全部失禁してしまうほどでした。
かと思うと、脳転移・肝転移・骨転移・腎転移と聞いても顔色1つ変えずに淡々と化学療法を受けた人もいました。実はこれは私の妻でしてあとでお話しします。
また別の患者さんですが、便の潜血反応が出たということで大腸内視鏡検査をして取り出したポリープを病理検査しますとその一部に大腸がんが見つかったんですが、これがその患者さんです。
<目の部分を隠した垣添氏の写真がスライドに映り会場には笑い声>
個人情報保護法の時代ですが、私自身です。1日も休まず仕事をしていて結果的に病理的にがんだったということを聞いただけで、どうってこともなかったです。
でも私が立場上簡単に見つけられるがんにつきましては非常に注意深くなっていましたから、私が総長時代に次のがんセンターに厚労省の理解を得てがん予防検診研究センターというものを作ってもらいまして、そこができて一年ぐらいに超音波検査を受診しましたら腎臓がんが見つかりまして、わずか直径1センチほどでしたが典型的な腎細胞がんでした。私は毎朝晩点滴をぶらさげながら病棟の中をグルグル歩いて一週間で退院して二週間目にWHOの会議があってジュネーブに出張してきました。
よく市民公開講座でこういう話をすると「がん検診を受けるのはいいけどがんが見つかるのが怖いから受けない。」という方がいるのですが、腎臓がんは検診対象がんではないですが、早期に発見すれば二週間目にはヨーロッパでも出張できるということです。
いくつかの患者さんの例を紹介してきましたが、がんという病気に向き合う患者さん、それに対して強い人もいれば弱い人もいる、ですから「人間の強さ、弱さをすべて包摂して医療はある。」と私は考えています。今は泌尿器科はリタイアしましたが考え方はそういうことです。