今日お話しするのががん免疫療法ってことなのですが、私は呼吸器腫瘍内科ということで基本的に肺がんの悪性腫瘍の治療をやっておりますので、肺がんのこと中心にお話しいたしますので、大まかに肺がんの抗がん剤治療のお話をさせて頂いた後に免疫療法のことをお話しさせていただきます。
がんと言われたらドキっとされる方多いですよね。私もですが。なぜかというと命に関わる病気だというのがみなさんあるからだと思います。実際に肺がんという病気に関して言えば、いろんな病気がありますが胃がんや大腸がんに比べると、10年ぐらい前のデータですが5年生存率でいうと39.5%と他のがんに比べると悪いので予後がよろしくないと言われております。私は内科医ですので手術とかではなく基本的に抗がん剤治療を行うのですが、実際には抗がん剤治療をすることに意味があるのか、と言われることが非常に多い訳なんです。
がんと言われたらドキっとされる方多いですよね。私もですが。なぜかというと命に関わる病気だというのがみなさんあるからだと思います。実際に肺がんという病気に関して言えば、いろんな病気がありますが胃がんや大腸がんに比べると、10年ぐらい前のデータですが5年生存率でいうと39.5%と他のがんに比べると悪いので予後がよろしくないと言われております。私は内科医ですので手術とかではなく基本的に抗がん剤治療を行うのですが、実際には抗がん剤治療をすることに意味があるのか、と言われることが非常に多い訳なんです。
1995年当時海外でこんな報告があります。抗がん剤治療をやった人とやってない人で予後どのくらい変わったのかというと、1年生存率でやった人は25%でやってない人は15%で、やらんよりはやったほうが少しは長生きできるよ、というデータが出てきて抗がん剤は意味あるんだろうか、という話になったかなり厳しいデータでした。
ところが2002年、イレッサというお薬からはじめて分子標的薬が出てきました。先ほど中村先生からお話もありましたように遺伝子のことがわかってきてそれに対しての治療が出てきたのです。現在では色々な薬ができてきて、例えば EGFR遺伝子へのお薬。あるお薬では18ヶ月の生存率が70〜80%というものも出てきて、かなり時代は変わってきています。
さらに免疫療法ですが、ご存知かと思います本庶先生が関わられたPD-1というお薬が出てきまして、この15年ですごく変わってきました。昔はいわゆる殺細胞性抗がん剤というものだったのが、分子標的治療薬、血管新生阻害薬、免疫療法・免疫チェックポイント阻害剤、このようないろんなお薬が出てきました。その結果、生存率が非常に低かった1990年台後半、2002年以降からだんだん良くなり、そして2016年以降オプジーボが出てきてどうなったのか。ということで免疫療法のお話をさせていただきます。
ところが2002年、イレッサというお薬からはじめて分子標的薬が出てきました。先ほど中村先生からお話もありましたように遺伝子のことがわかってきてそれに対しての治療が出てきたのです。現在では色々な薬ができてきて、例えば EGFR遺伝子へのお薬。あるお薬では18ヶ月の生存率が70〜80%というものも出てきて、かなり時代は変わってきています。
さらに免疫療法ですが、ご存知かと思います本庶先生が関わられたPD-1というお薬が出てきまして、この15年ですごく変わってきました。昔はいわゆる殺細胞性抗がん剤というものだったのが、分子標的治療薬、血管新生阻害薬、免疫療法・免疫チェックポイント阻害剤、このようないろんなお薬が出てきました。その結果、生存率が非常に低かった1990年台後半、2002年以降からだんだん良くなり、そして2016年以降オプジーボが出てきてどうなったのか。ということで免疫療法のお話をさせていただきます。
まず免疫療法とは何なのか。そもそも免疫って何なのかということですが、簡単にご説明いたします。
がん細胞(異物)を体にもともとあるリンパ球などが異物の侵入を防いだり、侵入してきた異物を排除したりして体を守る抵抗力の仕組み、それを免疫と言うのですが、この免疫を利用して異物を排除しようというのが、がん免疫療法ということです。
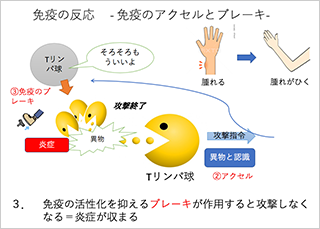
そもそもどうやって異物を排除するのかというと。例えば、転んで怪我をして傷ができると傷にバイ菌が入ってきます。そうすると、体の中にあるリンパ球が異物を食べます。食べてそれが仲間か異物かというのを判別します。異物だとなれば免疫のアクセルを踏みます。ということは攻撃指令を出します。攻撃とは何かというと食べに行きます。この食べることを炎症といいます。炎症はすなわち腫れるということで、そこで異物を排除しようとしているということなのです。ただしずっと炎症を起こしていると腫れが引かないわけです。ですのでほどほどになったら「もういいよ」と別のリンパ球が免疫のブレーキを踏みます。そうすると攻撃が止まり炎症が終わります。それで腫れなくなります。
このような仕組みで怪我にバイ菌が入ってきても治るのです。このように免疫というのはアクセルとブレーキのバランスによって成り立っているのです。
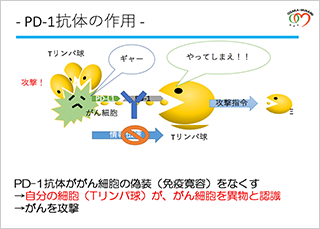
ではがんはどうしているのかということです。がん細胞はブレーキを悪用して自分の身を守ります。免疫細胞が異物を食べに行ったその時、PD-1などのブレーキを操って「自分は異物じゃないよ仲間だよ」という情報を送るわけです。そうするとリンパ球は「大丈夫だな」となりブレーキをかけて攻撃をしない、仲間に攻撃をさせないということをやります。結果的にがん細胞は攻撃されないのでどんどん増えて行きがんが大きくなります。
ということであれば、それを逆手に取れば良いので、ブレーキのところに免疫のお薬を使いブレーキを壊すのです。ブレーキを壊すと仲間と判断せず異物と判断するので攻撃指令を出しますので、リンパ球ががん細胞を食べに行きます。こうやってがんが小さくなるのです。要するにお薬ががんを攻撃しているのではなく、お薬がブレーキを壊して自分お体の中のリンパ球ががん細胞を攻撃するように仕向ける、というのが免疫療法というものです。
実際に同じような薬がいくつか発売されており、肺がんにおいては、ニボルマブ(オプジーボ)、ペンブロリズマブ(キイトルーダ)、アテゾリズマブ(テセントリク)、デュルバルマブ(イミフィンジ)は保険適用になっており、肺がん以外にも使われたりもしています。
がん細胞(異物)を体にもともとあるリンパ球などが異物の侵入を防いだり、侵入してきた異物を排除したりして体を守る抵抗力の仕組み、それを免疫と言うのですが、この免疫を利用して異物を排除しようというのが、がん免疫療法ということです。
そもそもどうやって異物を排除するのかというと。例えば、転んで怪我をして傷ができると傷にバイ菌が入ってきます。そうすると、体の中にあるリンパ球が異物を食べます。食べてそれが仲間か異物かというのを判別します。異物だとなれば免疫のアクセルを踏みます。ということは攻撃指令を出します。攻撃とは何かというと食べに行きます。この食べることを炎症といいます。炎症はすなわち腫れるということで、そこで異物を排除しようとしているということなのです。ただしずっと炎症を起こしていると腫れが引かないわけです。ですのでほどほどになったら「もういいよ」と別のリンパ球が免疫のブレーキを踏みます。そうすると攻撃が止まり炎症が終わります。それで腫れなくなります。
このような仕組みで怪我にバイ菌が入ってきても治るのです。このように免疫というのはアクセルとブレーキのバランスによって成り立っているのです。
ではがんはどうしているのかということです。がん細胞はブレーキを悪用して自分の身を守ります。免疫細胞が異物を食べに行ったその時、PD-1などのブレーキを操って「自分は異物じゃないよ仲間だよ」という情報を送るわけです。そうするとリンパ球は「大丈夫だな」となりブレーキをかけて攻撃をしない、仲間に攻撃をさせないということをやります。結果的にがん細胞は攻撃されないのでどんどん増えて行きがんが大きくなります。
ということであれば、それを逆手に取れば良いので、ブレーキのところに免疫のお薬を使いブレーキを壊すのです。ブレーキを壊すと仲間と判断せず異物と判断するので攻撃指令を出しますので、リンパ球ががん細胞を食べに行きます。こうやってがんが小さくなるのです。要するにお薬ががんを攻撃しているのではなく、お薬がブレーキを壊して自分お体の中のリンパ球ががん細胞を攻撃するように仕向ける、というのが免疫療法というものです。
実際に同じような薬がいくつか発売されており、肺がんにおいては、ニボルマブ(オプジーボ)、ペンブロリズマブ(キイトルーダ)、アテゾリズマブ(テセントリク)、デュルバルマブ(イミフィンジ)は保険適用になっており、肺がん以外にも使われたりもしています。
では実際にどれぐらい効果があるのかということです。ひとつのケースを紹介します。別のお薬が効かなくなったタイミングで投与したものになりますが、ドセタキセル(DTX)という従来の抗がん剤と新しい3種類の免疫療法のどちらが効くのか比べました。その結果、今までのお薬よりも免疫療法のお薬の方が長く生きられる可能性があるということです。さらにこれらのデータをよく見ると、効果が出るのはすべての人ではなく約二割ぐらいの人、5人に1人ぐらいの人に効果があり、その中の一部の人が1年以上効果が続くということがわかってきました。
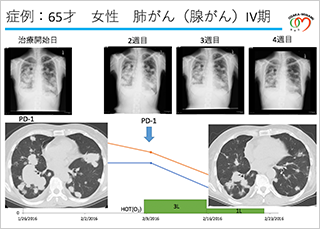
実際に診療させていただいている患者さんの例をあげますと、肺がん(腺がん)の方にオプジーボを使ったところ、腫瘍がいろいろあった状況だったのが1ヶ月治療すると小さくなりました。免疫療法により腫瘍が小さくなったということがお分かりいただけます。
現在では免疫療法単独だけではなくいろんな治療法と組み合わせて行っています。既存の抗がん剤と免疫チェックポイント阻害薬を使って、腫瘍が縮小する人は40〜50%になっています。1年生存率も69%ということで最初に比べるとかなり進歩してきたのがわかっていただけると思います。
ということで現在では手術ができなくて転移・再発肺がんの方は、全部組み合わせた治療が一番良いのではないかというふうに考えられてきています。ただし、お薬の数が増えてくれば効果が上がるかもわかりませんが、副作用もいろいろ出てきます。ですのでいろいろな条件の中でひとつひとつ別々に使用していくこともあります。そのあたりは病気の状態やその方のタイプなどで相談しながら治療をおこなっていきます。
実際に診療させていただいている患者さんの例をあげますと、肺がん(腺がん)の方にオプジーボを使ったところ、腫瘍がいろいろあった状況だったのが1ヶ月治療すると小さくなりました。免疫療法により腫瘍が小さくなったということがお分かりいただけます。
現在では免疫療法単独だけではなくいろんな治療法と組み合わせて行っています。既存の抗がん剤と免疫チェックポイント阻害薬を使って、腫瘍が縮小する人は40〜50%になっています。1年生存率も69%ということで最初に比べるとかなり進歩してきたのがわかっていただけると思います。
ということで現在では手術ができなくて転移・再発肺がんの方は、全部組み合わせた治療が一番良いのではないかというふうに考えられてきています。ただし、お薬の数が増えてくれば効果が上がるかもわかりませんが、副作用もいろいろ出てきます。ですのでいろいろな条件の中でひとつひとつ別々に使用していくこともあります。そのあたりは病気の状態やその方のタイプなどで相談しながら治療をおこなっていきます。
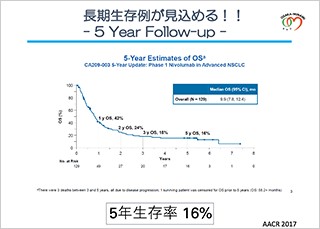
次は、小さくなるのはわかったが実際どれくらい効果が続くのかということです。この5年でいろいろわかってきました。私の実感している例で言いますと、先ほどお話しした患者さんは現在で38ヶ月続けているという事実があります。中には5年6年効果が続く方もいるということも事実です。さらに、海外のデータを見ますと5年生存率が16%というデータがでてきております。この16%がいいというのか悪いというのかは考え方になりますが、3年生存率が18%で5年生存率が16%でほとんどデータに差はないです。要するに3年間再発せずにいる人は5年間とその後もずっと続く可能性があるということで、もしかして治る可能性もあるんじゃないかと期待させるデータも出てきています。ただここから問題点も2つ申し上げます。
問題点の一つは、どんな人に効くのかがわからないということです。必ず効くか効かないかというのはわかりません。データをいろいろ見ても結局最終的にやってみないとわからないということです。
もう一つは副作用です。免疫関連有害事象です。要するに免疫に関する副作用が全身に出る可能性があるということです。先ほども申し上げましたが免疫というのは傷などいろんなところに出てくるものなので、例えば肺だけではなく脳に出てきたり、関節リウマチなど、そういうことがあり非常に無視できないものです。
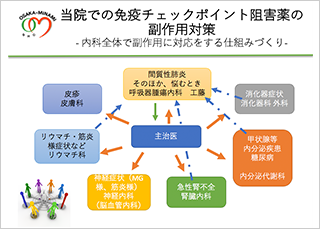
ただ副作用で実際に亡くなられる方は0.4%でして多くの場合はステロイドでコントロールできるということもわかってきていますので、すごく恐れなくてはいけないということではありません。免疫チェックポイント阻害薬の場合、早期に副作用が出た方の方が長く効果が続くのではないかというデータもございます。ということは副作用が出ても頑張ってコントロールしていけば効果が長く続けることができるのかもしれないということもわかってきています。ですので主治医を含め、いろんな方と連携していけるよう、勉強会などをおこない体制づくりを進めています。
まとめますと、免疫療法を含めこの15年で肺がん治療はすごく変わってきました。肺がんの免疫療法はブレーキを利用した治療ですが、現在は初回治療から使えるようになってきました。副作用もありますので、単に薬を投与するだけではなく様々なマネージメントをできる体制が求められているので工夫しながらやって行くということです。
>> 大阪南医療センター 呼吸器腫瘍内科
問題点の一つは、どんな人に効くのかがわからないということです。必ず効くか効かないかというのはわかりません。データをいろいろ見ても結局最終的にやってみないとわからないということです。
もう一つは副作用です。免疫関連有害事象です。要するに免疫に関する副作用が全身に出る可能性があるということです。先ほども申し上げましたが免疫というのは傷などいろんなところに出てくるものなので、例えば肺だけではなく脳に出てきたり、関節リウマチなど、そういうことがあり非常に無視できないものです。
ただ副作用で実際に亡くなられる方は0.4%でして多くの場合はステロイドでコントロールできるということもわかってきていますので、すごく恐れなくてはいけないということではありません。免疫チェックポイント阻害薬の場合、早期に副作用が出た方の方が長く効果が続くのではないかというデータもございます。ということは副作用が出ても頑張ってコントロールしていけば効果が長く続けることができるのかもしれないということもわかってきています。ですので主治医を含め、いろんな方と連携していけるよう、勉強会などをおこない体制づくりを進めています。
まとめますと、免疫療法を含めこの15年で肺がん治療はすごく変わってきました。肺がんの免疫療法はブレーキを利用した治療ですが、現在は初回治療から使えるようになってきました。副作用もありますので、単に薬を投与するだけではなく様々なマネージメントをできる体制が求められているので工夫しながらやって行くということです。
>> 大阪南医療センター 呼吸器腫瘍内科