スタッフ紹介

医学博士(大阪大学)


日本神経学会認定神経内科専門医




日本神経学会認定神経内科専門医・指導医
診療科の特色
当院では長年、脳卒中診療を主体とした「脳血管内科」を軸として診療を進めていましたが、2017年度より、脳・神経・筋疾患診療等を主体とした「神経内科」の外来を毎日実施し始めました。両分野を共同で診療する必要性があることから、2025年4月より「脳神経内科」に統合しています。これまでは脳卒中、てんかんを含めた意識障害などを中心とした多くの神経救急診療を主体としていましたが、神経変性疾患や神経免疫疾患などの神経難病、頭痛・めまい・物忘れなどのコモンディジーズまで幅広く診療できる体制を整えております。
脳卒中は急性疾患のため早期の診断と治療開始が肝心であり、脳神経外科と協力し「脳卒中センター」として24時間体制で急性期脳卒中の受け入れに取り組んでいます。特に、超急性期脳梗塞の治療として、tPA静注療法や血栓回収治療に積極的に取り組んでいます。その他にもてんかん、脳炎・髄膜炎、ギランバレー症候群、脊髄炎、など急速に症状が進行する神経救急疾患も広く受けいれています。
神経変性疾患の診療においては、パーキンソン病の教育入院・薬物調整入院を積極的に行っております。筋委縮性側索硬化症(ALS)・多系統萎縮症(MSA)・進行性核上性麻痺(PSP)・大脳皮質基底核変性症(CBD)をはじめとした難病も、精査・在宅医療への導入目的の入院も行っております。
神経免疫疾患領域では、急性期にステロイドパルス療法でだけでなく、血液浄化療法・免疫グロブリン大量療法を実施しております。急性期治療後の維持療法も、従来から使用されているステロイド・免疫抑制薬の導入だけでなく、生物学的製剤を積極的に導入しております。
主な診療内容・取扱い疾患
脳血管障害
・脳梗塞の超急性期治療(脳神経外科、脳卒中センター、のページも参照下さい)
脳梗塞は「脳血管が詰まることにより、脳組織への血流が途絶えて、酸素や栄養分が不足した脳組織が壊死する病気」です。かつ、脳組織が非常に脆弱なため、血流が途絶えてしまうと分単位で脳梗塞が拡大してきます。そのため、発症からごく早いタイミングに詰まった血栓を溶かして(取り除いて)血流を再開させることができれば、症状の改善が期待できます。
・tPA静注療法:tPAは血栓を溶かす点滴の薬であり、日本では2005年に認可されて現在では標準治療として認められています。認可当初は発症から3時間以内に、現在では発症から4.5時間以内が治療開始の制限時間とされています。
・血栓回収治療:脳動脈主管部の閉塞や内頚動脈閉塞などで、tPAでは溶けにくい大きな血栓についてもカテーテル治療により詰まった血栓を取り除ける場合があります。特に2014年に認可されたステント型血栓回収器具が登場してから良好な再開通が得られるケースが増えてきており、現在ではガイドラインに記載される標準治療と認められています。ただし、tPA静注療法も血栓回収治療も出血などのリスクを伴う治療であり、有効性が高いと見込まれる患者様を慎重に見極めたうえで行っています。当科では脳外科と共同するだけでなく、内科のみでも積極的にカテーテル治療をしています。
・脳梗塞、脳出血の急性期治療:超急性期治療の適応がない脳梗塞でも、再発予防のために適切な薬剤導入のための精査をしています。血管評価のため脳血管造影、塞栓源不明脳梗塞患者様の経食道心エコーも積極的に実施しています。リハビリ、在宅復帰に向けた支援もしています。状態が安定した患者様に関しては、地域かかりつけ先生に継続した診療をして頂けるように引き継がせて頂きます。手術の必要がなく、内科的な治療が主体となる脳出血に関しても、脳神経内科で積極的に診療しています。
パーキンソン病の薬剤導入、薬剤調整、教育入院
パーキンソン病は筋固縮、無動、振戦、姿勢反射異常などの運動徴候と、レム睡眠行動異常症やうつ症状などの非運動徴候など多彩な神経徴候を呈する神経変性疾患です。薬剤治療で患者様の生活を大いに改善させることができ、当科では積極的にパーキンソン病診療をしています。投薬に関しては治療の主役は患者様ご本人であり、患者様と相談しながら必要な薬を開始・調整していきます。治療の第一歩は疾患を理解していただくことであり、発症早期では希望に合わせて教育入院頂き、約1~2週間の入院のなかで医療従事者と一緒に勉強し疾患の理解を深めていただきます。疾患が進行した際は、外来だけでなく入院での投薬調整も可能です。
治療に関しては、内服治療だけでなく、デバイス療法としてレボドパ・カルビドパの持続皮下注療法(ヴィアレブ®)も対応しています。レボドパ・カルビドパ経腸療法 、DBS(脳深部刺激療法)は対応していませんので、これら治療を希望の際には他の医療機関へ紹介させて頂いています。
筋萎縮性側索硬化症、多系統萎縮症などの難病診療
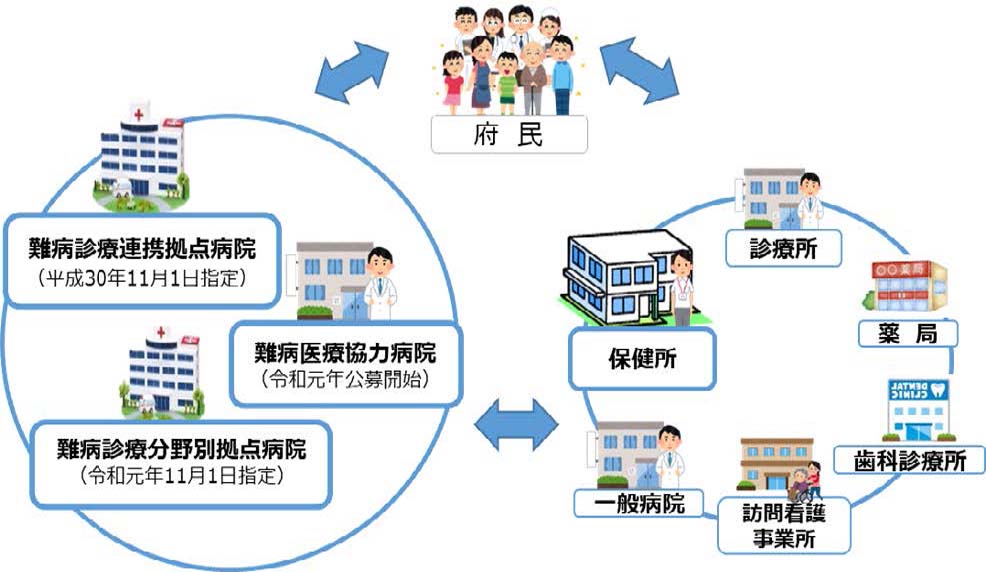
筋萎縮性側索硬化症(ALS)、多系統萎縮症、進行性核上性麻痺、皮質基底核変性症、脊髄小脳変性症、筋ジストロフィー、などの脳神経内科で扱うことの多い難病は、昭和47年から厚生省の難病対策事業での支援が始まりましたが、平成27年1月から難病法に基づく支援が実施され、当院も、平成30年11月1日に大阪府域の12の難病拠点病院の一施設に認定されました。図1.に示しますような大阪府の難病支援の施策に協力しながら支援させていただきます。
神経難病の診療は脳神経内科専門医だけでなく、かかりつけ医、訪問看護師、地域の保健師、ケアマネジャー、ヘルパー、などの医療、保健、福祉の協働で診る、すなわち在宅医療が診療の中心になります。南河内地域における神経難病の拠点病院を目指し、医療従事者の皆様方との紹介、逆紹介を中心に、患者様本位の心のこもった、安心と安全な医療を提供する所存でございます。
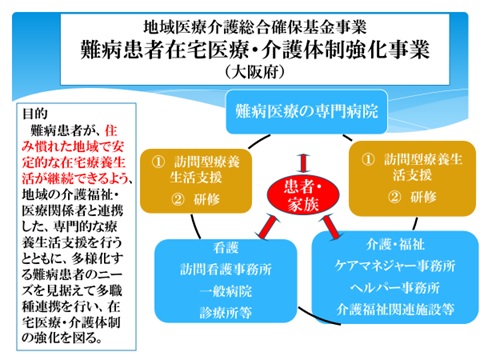
南河内地域の上記患者様への在宅医療導入、ALS患者様のラジカット療法導入目的の入院、等も実施しています。退院後は、外来通院に加え、図2.で示します訪問支援もお手伝いさせていただきます。
神経免疫疾患
重症筋無力症、多発性硬化症、視神経脊髄炎、ギラン・バレー症候群、慢性炎症性脱髄性多発性神経炎、自己免疫性脳炎、等の免疫が関わる神経疾患の診療も積極的にしています。急速に症状が進行し早期の治療が望まれる際は、神経救急の一環として時間外でも対応しています。急性期の治療はステロイドパルス療法だけでなく、血漿交換、免疫グロブリン大量静注療法を積極的に併用しています。安定した患者様の経過中にも、必要時には生物学的製剤の導入もいたします。慢性炎症性脱髄性多発神経炎の患者様の維持療法においては、通院の定期免疫グロブリン静注療法だけでなく、在宅でのSCIG(経皮的免疫グロブリン大量療法)も導入しています。
筋炎、血管炎等に関しては免疫内科と共同で診療しています。
認知症
MRI・核医学検査等の画像検査と、診察所見を合わせて認知症の病型診断を行っています。認知症は加齢に伴い多くの方が罹患する疾患で、高齢化も相まって普遍的な疾患となっていますので、一部の特殊な認知症を除き、当科では原則診断までとさせて頂き、継続加療はかかりつけ先生に依頼させて頂いています。問題行動が多くお困りの例は、近隣の精神科・心療内科に紹介させて頂いています。
アルツハイマー病に対する抗アミロイドβ抗体療法は原則実施しておりませんので、希望される方は他医療機関を紹介させて頂いています。
てんかん
発作時は神経救急として対応させて頂きます。新規診断、通院での投薬加療、投薬調整もしていますが、安定した際は近隣のクリニックに紹介させて頂く場合もございます。
小児てんかん患者様の移行医療に関しては、基本的にてんかんのみを加療対象としています。てんかん以外の問題をお持ちの際は、必ず近隣の医療機関と併診頂いています。
頭痛、神経痛
頭痛の診断・加療を行っています。片頭痛患者様の治療には従来の薬剤だけでなく、抗CGRP抗体薬・CGRP受容体阻害剤の皮下注射の導入も外来で実施しています。三叉神経痛、帯状疱疹後神経痛、などの神経痛に関しては、近隣ペインクリニックにも積極的に案内させて頂いています。
当院で可能な検査
画像検査:CT、MRI、核医学検査(脳血流SPECT、DATスキャン、MIBG心筋シンチ)、脳血管造影
生理学的検査:頸動脈エコー、経食道心エコー、下肢静脈エコー、など各血管エコー検査。神経伝導検査、針筋電図、体性感覚誘発電位(SSEP)、脳波、などの神経生理検査。ホルター心電図。
その他:筋生検・神経生検(提携施設から医師を招聘)、髄液検査、遺伝子検査(必要に応じて提携施設で先に遺伝カウンセリング)、など。
診療実績
入院患者数
| 疾患群/年度 | 2024年 |
|---|---|
| 脳血管障害 | 227 |
| てんかん | 50 |
| 神経変性疾患 | 86 |
| 認知症疾患 | 8 |
| 神経免疫疾患 | 15 |
| 末梢神経疾患 | 4 |
| 筋疾患 | 4 |
| 脳炎・髄膜炎・神経感染症 | 15 |
| 腫瘍性疾患 | 5 |
| 炎症性疾患 | 4 |
| 機能性疾患・耳鼻科疾患 | 21 |
| 精神疾患 | 6 |
| 他内科疾患に伴うもの(代謝、心疾患など) | 12 |
| 神経外傷 | 23 |
| その他神経疾患 | 2 |
| 内科当番 | 17 |
| 合計 | 499 |
TOPICS
2025年4月より、脳血管内科と神経内科を統合し、脳神経内科と致しました
診療内容は以前と変わらず、スムーズな医療の連携をつづけて行きたいと考えております。
脳神経内科を初めて受診される方へのお知らせ
脳神経内科では、これまで初診の患者様につきましては、紹介状の有無に関わらず診療させて頂いておりましたが、外来患者数増加に伴う待ち時間の解消のため令和7年4月からは、原則「紹介状を持参された方」で「予約を事前に取得された方」のみを対象とさせて頂きます。ご理解・ご協力のほどよろしくお願いいたします。受診の際には、必ず先に他の医療機関を受診し、予約を取って紹介状を持参の上で受診ください。先に受診される医療機関は、近隣かかりつけクリニック、もしくは「神経内科」「脳神経内科」「脳神経外科」が診療科目となっているクリニックをお選び下さい(当院登録医も参考にしてください)。
当科は「心療内科」「精神科」ではありませんので、心の問題の専門診察はしかねます。近隣の医療機関への受診をお願いします(当院登録医も参考にしてください)。
当科は「脳神経外科」ではありませんので、外科の専門診察はしかねます。当院脳神経外科、もしくは近隣の医療機関への受診をお願いします(当院登録医も参考にしてください)。
脳神経内科通院中の方へのお知らせ
脳神経内科では、これまで通院患者様の臨時受診につきましては、連絡の有無に関わらず診療させて頂いておりましたが、原則予約制導入にあたり事前連絡をお願いしております。また、当科に通院している疾患と関連が薄い臨時受診依頼・電話問い合わせは、原則として近隣かかりつけ医療機関や当院提携脳神経外科クリニックでの対応をお願いしています。当科通院中の患者様も、原則かかりつけ医療機関をお持ちください。
当科へ紹介してくださる医療機関へのお知らせ
脳神経内科では、これまで初診の患者様につきましては、予約の有無に関わらず診療させて頂いておりましたが、外来患者数増加に伴う待ち時間の解消のため、令和7年4月からは、紹介状をお持ちでも原則「予約を事前に取得された方」のみを診察対象とさせて頂いています。予約無しで受診された患者様は、外来混雑時には後日診察になる可能性がございますので、患者様を紹介時は可能な限り事前に予約取得をお願いします。緊急受診が必要と判断され当日紹介頂いた患者様は積極的に診察いたしますが、スムーズな診療のために可能な限り事前に受診の連絡をお願いします。
画像検査の依頼に関しては、地域医療連携室を通して放射線診断・IVR科から依頼いただく事も可能です。当科紹介の際、受診当日に画像検査ができる保証はしかねますので、画像検査をお急ぎの場合は放射線診断・IVR科への紹介も検討ください。
見学、研修希望の学生・研修医の皆さんへのお知らせ
当科は、日本脳卒中学会教育施設、日本神経学会教育施設、日本認知症学会教育施設、日本臨床神経生理学会準教育施設、大阪府難病診療連携拠点病院、として認定されています。これまでは脳卒中に軸足を置きながら診療を進めていましたが、パーキンソン病を初めとした神経変性疾患・神経難病、てんかん、神経免疫疾患、髄膜炎・脳炎、神経免疫疾患、筋疾患、認知症疾患、など幅広い疾患の経験を積むことが可能です。脳血管内治療については内科も主体となり診療を行っているため、希望者には積極的に参加していただくことが可能です。また、脳外科とも垣根が低く関連分野に興味がある場合は随時診察が可能です。毎週水曜日は日本臨床神経生理学会専門医の指導の元、神経生理検査の研修を受けられます。医師以外のスタッフも非常に協力的で大変仕事がしやすい病院です。少しでも興味のある方は、ぜひ見学にきてください。
未診断疾患イニシアチブ Initiative on Rare and Undiagnosed Diseases(IRUD)
血縁者に類似症状を認めるなどで遺伝性の疾患が疑われる状況ながら原因不明な際に、患者様と家族様からの血液から遺伝子を調べることで診断につながることがあります。診断だけでなく、見つかった遺伝子異常から治療法の開発につながることもあります。当院では大阪大学神経内科、遺伝子診療部に依頼し、遺伝性神経難病を中心に遺伝学的検査を実施しております。脊髄小脳変性、パーキンソン病、筋萎縮性側索硬化症、筋ジストロフィーなどの神経難病を中心に遺伝学的検査を実施しております。
大阪大学医学部附属病院IRUDの紹介 | 大阪難病医療ネットワーク
神経難病患者様の就労支援
難病法が、平成27年1月に制定され、難病対策方針の中心の一つが、公平性及び公共性になりました。それまでは、在宅人工呼吸器療養患者様などの重症患者様の支援が中心でしたが、制定以後は、それらの患者様支援に加え、就学や就労支援も中心支援事項となりました。パーキンソン病患者様を中心に、当院の難病関連のMSWが中心となり、実施していますので、お申し出ください。


