スタッフ紹介

日本麻酔科学会麻酔科専門医
日本心臓血管麻酔学会日本周術期経食道心エコー認定医
日本区域麻酔学会認定医


診療科の特色
麻酔科の使命
麻酔科医が活躍する分野は、手術のための麻酔以外にも、集中治療・救急医療・ペインクリニック(痛みの治療)・緩和ケアなど多岐に渡ります。これらの分野の中で、多くの麻酔科医が従事する中心的な仕事が手術のための麻酔です。手術を前にすると、患者様は誰しも大きな緊張と不安を感じます。手術を必要とされる患者様に、安心して手術を受けていただけるよう、安全な麻酔を実施することが私たち麻酔科医の第一の使命です。それに加えて、個々の患者様の状態や手術の内容あるいは患者様自身の希望に合わせて最適な麻酔方法を計画し、最新・最良・最善の医療サービスを提供することも、私たちが果たすべき大切な使命であると考えています。
手術に果たす麻酔科の役割
麻酔科の仕事は、手術を受ける患者様の痛みを取り除くことから始まりました。今も、痛みを取ることの重要性は変わりません。しかしながら、手術中、患者様の心身の安全を守るためには、単に痛みを取り除く(感じさせなくなる)だけでは十分とはいえません。手術・麻酔には、意識・呼吸・循環・体温・免疫などさまざまな変化が伴います。これらの変化を絶えず監視し、その異常な変化が患者様の心身に危害を及ぼさないよう、異常の発生の予防に努め、必要に応じて異常を正すための治療を行うのも麻酔科医の仕事です。このため、麻酔科医は、麻酔薬や輸液(点滴)の調節に絶えず注意を払い、必要に応じて血圧や脈拍を調節するための薬の投与なども行います。出血が多い手術で輸血の必要性を判断し、適切な種類と量の輸血を行うのも麻酔科医です。麻酔の開始から終了までを飛行機の運航に例えるならば、離陸から着陸まで患者様の状態を見守り、あらゆる状況のもとで安全かつ快適な飛行を続けられるよう運航を管理するのが麻酔科医の役割です。この任務を果たすため、麻酔科医は専門的な知識や技術を駆使します。麻酔科医が“全身管理のエキスパート”と呼ばれるゆえんです。
手術を支えることで患者様の病気に立ち向かう麻酔科
麻酔科医は、手術を受けられる患者様の病気を直接治すわけではありません。それは、手術をおこなう外科医達の仕事です。しかしながら、外科医達が手術に集中し最高の結果を残せるような“舞台”を提供するのは麻酔科医の役割です。別の言い方をすれば、麻酔科医は外科医達に対するサービスを通じて患者様の病気に立ち向かっています。日本社会の高齢化が未曾有の速度で進行する中にあって、かつては困難と考えられた高齢者や重症患者に対する長時間の手術も、今では日常的に行われるようなりました。その背景に手術の改良や進歩があることはいうまでもありませんが、同時に、手術を支える麻酔の進歩が大きく貢献している点も見逃せません。
手術の前から始まる麻酔科との関係
手術のために麻酔科が活躍する場は手術室です。しかしながら、麻酔を受けられる患者様と麻酔科の接点はそこに限りません。患者様と麻酔科の接点は、“術前診察(術前訪問)”に始まります。麻酔科医は手術前に麻酔を担当する患者様の情報を収集します。個々の患者様に合わせた最善の麻酔方法を選択し計画するためには、患者様の状態を知る必要があるからです。これらの情報には、過去に経験した病気や現在治療中の病気(合併症)とその治療内容が含まれます。時には、症状がないまま異常が見過ごされている場合もあります。手術前の患者様にいくつかの検査を受けていただくのも、症状のない異常を見過ごさないためです。麻酔科医はこれらの結果に注意深く目を通し、さらに、術前診察で患者様を直接診察することで、検査の結果を正しく解釈したり必要な情報を集めたりします。また、手術の部位や種類によっては、選択できる麻酔の方法が一つとは限りません。そのような場合、患者様と話し会い、その希望に沿って麻酔計画を立案することも術前診察を行う重要な意義です。
手術後の痛みにも気配りする麻酔科
手術を受けられる患者様にとって、手術後の痛みは大きな関心事です。私たち麻酔科医にとっても同様であり、手術後の痛みの軽減は長年にわたり麻酔科が取り組んできた大きな課題です。幸い、さまざまな方法や薬が開発され、患者様の年齢や合併症の有無、手術の部位や内容などを総合的に判断し、最適な方法や薬の組合せを選択できる時代になりました。以前にも増して、術後の痛みを軽減することが容易になった今日、私たちが重視しているのは、単に痛みを減らすことだけではありません。鎮痛に伴う合併症や副作用の発生を減らし、真に患者様に満足してもらえる方法をきめ細かく工夫することを目指しています。
最新の技術や知識を駆使する麻酔科であるために
手術の進歩がそうであるように、麻酔科も時代に即した最新・最良の麻酔をすべての患者様に提供することを心がけています。このため、麻酔とこれに関連する学会にも積極的に参加し、そこで得た最新の知識と技術を日々の麻酔に還元・活用するようにしています。特に、2013年4月からは、当院においても超音波ガイド下神経ブロックを積極的に活用するようになりました。神経ブロックは、局所麻酔薬を用いて手術部位の感覚を伝える神経を選択的に麻酔する方法です。これに超音波画像を利用することにより、従来以上に確実かつ安全に神経ブロックを実施することが可能となりました。また、局所麻酔薬に長時間作用するものを使うことにより、手術中はもちろん手術後も長時間に渡り、手術の痛みを取り除くことも可能となります。この方法の導入に伴い、これまで麻薬や硬膜外麻酔を中心に行ってきた手術中・手術後の鎮痛法に新たな選択肢が加わりました。とりわけ、整形外科・リウマチ科の上下肢の手術においてこの方法を有効活用することにより、これまでの鎮痛法に見られた合併症や副作用の発生を防ぎ、患者様により満足していただけるケアを提供することを実現しています。
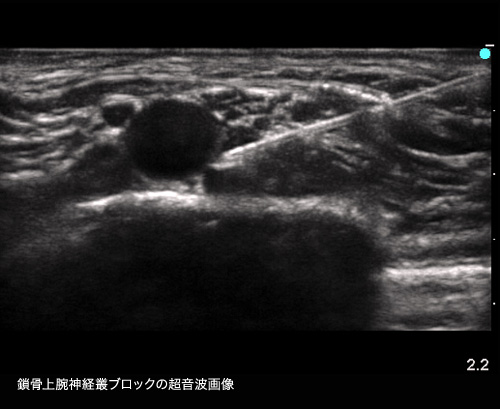
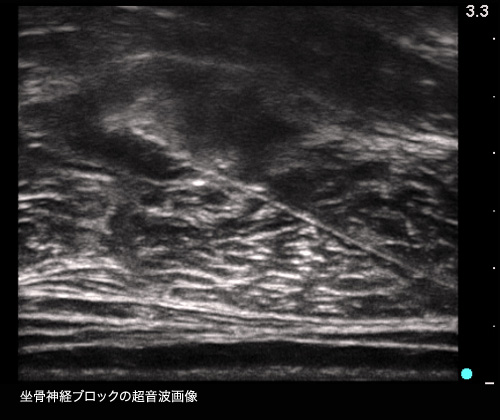
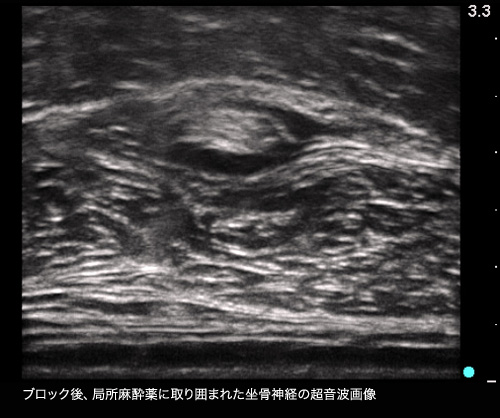
主な診療内容・取扱い疾患
診療実績
麻酔法別施行件数
| 年度 | 2024年 | 2023年 | 2022年 | 2021年 | 2020年 |
|---|---|---|---|---|---|
| 麻酔科管理症例 | 2017件 | 1910件 | 1987件 | 1855件 | 2014件 |
| 全身麻酔 | 1826件 | 1814件 | 1825件 | 1687件 | 1854件 |
| 硬膜外麻酔 | 63件 | 62件 | 85件 | 105件 | 128件 |
| 脊髄くも膜下麻酔 | 189件 | 97件 | 156件 | 162件 | 153件 |
| 神経ブロック | 381件 | 366件 | 354件 | 375件 | 451件 |
神経ブロック別施行件数
| 年度 | 2024年 | 2023年 | 2022年 | 2021年 | 2020年 | |
|---|---|---|---|---|---|---|
| 上肢 | 腕神経叢(斜角筋間) | 12件 | 9件 | 10件 | 12件 | 24件 |
| 腕神経叢(鎖骨上) | 76件 | 77件 | 79件 | 66件 | 79件 | |
| 腕神経叢(鎖骨下) | 0件 | 0件 | 0件 | 2件 | 0件 | |
| 腕神経叢(腋窩) | 3件 | 2件 | 4件 | 2件 | 2件 | |
| 正中神経(前腕) | 0件 | 0件 | 0件 | 0件 | 0件 | |
| 尺骨神経(前腕) | 0件 | 0件 | 0件 | 0件 | 1件 | |
| 下肢 | 大腿神経 | 16件 | 22件 | 22件 | 26件 | 49件 |
| 大腿神経(内転筋間) | 0件 | 0件 | 0件 | 0件 | 0件 | |
| 伏在神経(下腿) | 0件 | 1件 | 1件 | 1件 | 1件 | |
| 坐骨神経(臀下部) | 0件 | 1件 | 0件 | 0件 | 0件 | |
| 坐骨神経(骨幹部) | 45件 | 21件 | 10件 | 9件 | 7件 | |
| 坐骨神経(膝窩部) | 86件 | 119件 | 59件 | 49件 | 64件 | |
| 閉鎖神経 | 28件 | 21件 | 37件 | 36件 | 35件 | |
| 外側大腿皮神経 | 0件 | 2件 | 1件 | 3件 | 4件 | |
| 腸骨筋膜下 | 20件 | 18件 | 21件 | 23件 | 33件 | |
| 体幹 | 腹横筋膜面(TAP) | 34件 | 41件 | 63件 | 79件 | 78件 |
| 腰方形筋(QLB) | 0件 | 0件 | 0件 | 0件 | 0件 | |
| 腹直筋鞘(RSB) | 4件 | 2件 | 1件 | 0件 | 6件 | |
| 前胸壁(PECS) | 24件 | 14件 | 24件 | 32件 | 17件 | |
| 傍脊椎(PVB) | 0件 | 0件 | 0件 | 0件 | 0件 | |
| 脊柱起⽴筋面(ESP) | 0件 | 0件 | 3件 | 16件 | 23件 | |
| その他 | 浅頚神経叢 | 10件 | 10件 | 10件 | 14件 | 26件 |
| 頭皮神経 | 1件 | 2件 | 5件 | 4件 | 2件 | |


