スタッフ紹介

がん疾患センター部長
和歌山県立医科大学大学院医学研究科
消化器外科専門医・指導医(日本消化器外科学会)
食道外科専門医(日本食道学会)
内視鏡外科技術認定医(日本内視鏡外科学会)
ロボット手術術者認定資格(ヒノトリ・ダヴィンチ)





消化器外科専門医(日本消化器外科学会)

大阪南医療センター消化器外科では、悪性疾患・良性疾患を問わず幅広い消化器外科疾患に対応しており、すべての手術において、安全性と低侵襲性を重視しています。南河内医療圏に根ざした診療体制の中で、質の高い消化器外科診療を提供しています。
はじめに
2025年3月に、内視鏡手術用支援機器ロボットである「hinotori™(ヒノトリ)」を当院に導入しました。
「hinotori™(ヒノトリ)」は国産初の内視鏡手術支援ロボットで、近畿圏内の国立病院機構の中で、「hinotori™(ヒノトリ)」が導入されたのは当院が最初となります。「ヒノトリ」の名称は、医師でもあった漫画家・手塚治虫氏の代表作「火の鳥」にちなんでつけられました。「人に仕え、人を支える」ロボットというコンセプトのもと、「ヒノトリ」ロゴにも「火の鳥」がデザインされています。
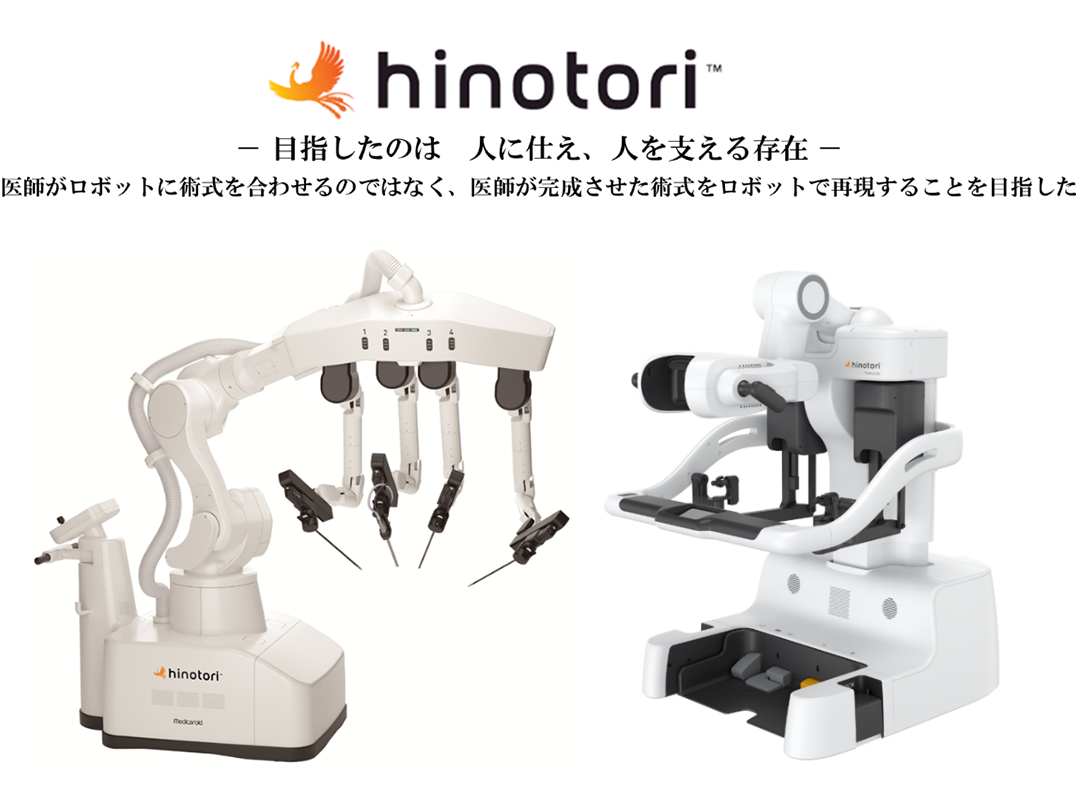 |
これまでの腹腔鏡手術は、開腹術と異なり、腹部に数か所の穴をあけた所から、手術器具(鉗子)を介した手術操作を行うため、操作角度の制限が術者の悩みでありました。今後、この「ヒノトリ」を用いることで、術者は、奥行き感のある3D映像や拡大映像による良好な視野のもと、手ぶれ防止機能や多関節構造によるロボット鉗子操作により、操作角度の制限から解放され、従来の内視鏡手術と比べてより精細な手術が可能となりました。
当科では、胃癌、肝臓癌、大腸癌(結腸癌・直腸癌)、一部の膵臓の手術から「ヒノトリ」によるロボット手術を開始し、~10例/月のペースで安全に運用しています。この手術ペースは、日本国内の「ヒノトリ」導入病院の中でも上位の施設です。
日本製のロボットで手術を行うことは、実際に機器を使用する日本人外科医師の声が届きやすく、即座に改善されていくというメリットがあります。さらに、世界情勢の影響を受けることが少ないので、ロボット手術に必要な機器が安定的に供給されます。
「ヒノトリ」の導入によって、地域の中核病院として、今後ともさらなる低侵襲手術の発展、提供に一層尽力していくとともに、患者さんに寄り添う医療を続けられるよう努力してまいります。
当科の沿革
大阪南医療センター消化器外科は和歌山県立医科大学外科の初代教授であった中尾行保先生(阪大 昭和6年卒)のご意向により、当時の国立河内長野病院(現在の大阪南医療センター)に外科診療を開始しました。まず、1963年(昭和38年)、筒井候彦先生が出向されました。翌1964年(昭和39年)には筒井先生と同級の戸田慶五郎先生にバトンタッチしながら、外科診療の準備をされたそうです。そして、1964年には、中尾外科から篠憲二講師(阪大 昭和25年卒)が医長として国立河内長野病院第二外科を設立され、1965年(昭和40年)4月、国立大阪南病院外科として独立しました。その後、篠憲二先生(後に副院長に昇格)を中心に、数々の先生方の尽力により、大阪南医療センター外科が発展を続け、現在では南河内医療圏で不可欠な存在となっています。篠憲二先生以降の歴代の外科責任者は、田中晋二先生、鎌田義鉱先生、田伏克惇先生、堀内哲也先生に継承され、2023年4月より中森幹人が責任者として外科の運営を行っています。そして、2025年4月からは、呼吸器外科の新設に伴い、担当臓器を明確にすべく、標榜科をこれまでの「外科」から「消化器外科」へと変更しました。
大阪南医療センター消化器外科の強み
① 大学医学部附属病院に匹敵する手術を提供
消化器外科手術は、従来は開腹による手術が主体でしたが、近年の手術器具の発達に伴い、体への負担が少ない、腹腔鏡手術、および内視鏡手術用支援機器を用いた腹腔鏡手術(いわゆるロボット支援下腹腔鏡手術)が主流となりつつあります。
この流れの中で、当科では、手術手技が採点される日本内視鏡外科学会技術認定医(認定試験の合格率が約30%と極めて厳しい試験です)が3名在籍(2026年4月現在)し、内視鏡外科技術が担保された腹腔鏡手術を提供できるようになっています。また、各医師に対し、臓器別の専門性も持たせるようにし、安定した技術を提供できるように心がけており、この結果、消化管の手術においては9割以上の症例を腹腔鏡手術で行っています。肝胆膵の悪性疾患の手術治療に関しては、消化器外科領域の中でも非常に技術難易度が高く、市中病院では敬遠されがちな手術領域なのでありますが、当科では日本肝胆膵外科学会高度技能専門医(これも手術手技が採点される認定試験で、試験合格率約30%と厳しい試験となっています)が1名在籍(2026年4月現在)しています。このように、大阪南医療センター消化器外科では、大学医学部附属病院に匹敵する手術治療を提供できる体制となっています。
② 高齢化の時代だからこそ、総合病院で消化器外科治療を受ける重要性
南河内医療圏のような高齢化がますます進む地域において、がん治療は、いまや総合病院が役割を果たす時代になりました。高齢化に伴って、がん以外の病気(糖尿病や心疾患、脳血管障害、腎臓機能障害など)に罹っているがん患者さんが増えているからです。実際、がん以外の病気の検査がきっかけとなり、がんが見つかることも増えています。
がんの治療は、この数十年で飛躍的に進歩しましたが、それに応じて、治療の選択肢が増え、その組み合わせなどが非常に複雑になりました。高齢者にとって、治療の選択肢が増えることは嬉しいことですが、個々の治療内容を理解することは非常に難しく、大阪南医療センターのように、身近な病院(日頃から通院している病院)で治療の説明を受けるほうが心身ならびに経済的負担も少ないと思います。
一般的に、中心部(都会)の、いわゆる「がん専門施設」では、治療に伴うリスクの低いがんの患者さんの治療が主であり、「他の病気は近所の医療機関で診てもらって下さい」と、比較的割り切った(ドライな)治療を行っていると思います。しかし、「がんと関係が薄い」と言われていた総合内科や循環器内科などの診療所やクリニックに通院している患者さんのがん診療の機会が増えています。つまり、がんだけを診るがん専門施設だけでは対応が難しい時代になるという意見もあります。
だからこそ、大阪南医療センターは、「がん治療はいまや総合病院でトータル・ケアする時代」にふさわしい病院です。
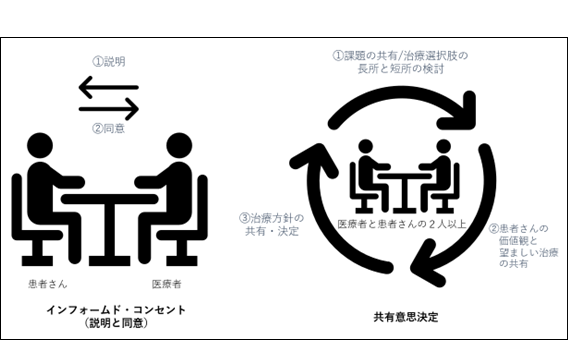
当科では、shared decision making (SDM: 共有意思決定)を通じて、医療従事者が(医科学的な)根拠をわかりやすく患者さんに伝えるだけでなく、患者さんご自身の好みを臨床実践者が傾聴し、それぞれのメリットやデメリットを共有しながら、治療方針を決めるように努めています。
 |
主な診療内容・取扱い疾患
臓器別治療内容について
上部消化管外科(担当責任者:中森幹人)
上部消化管の食道がん・胃がんに対して最新のガイドライン(食道癌診断・治療ガイドライン、胃がん治療ガイドライン)に準拠した標準的かつ妥当な治療を基本とし、患者さんの年齢、全身状態、基礎疾患、ご本人の希望を加味したうえで、最適な治療法を提案しています。
食道がん
食道はのど(咽頭)と胃の間をつなぐ長さ25cmぐらいの管状の臓器で、大部分は胸の中、一部は首約5cm、咽頭の真下)、一部は腹部(約2cm、横隔膜の真下)にあります。食道がんは食道の内腔をおおっている粘膜から発生します。食道がんは進行すると食道の壁の深くまで浸潤し、リンパ節や他の臓器に転移します。食道がんの95%程度は胸部または腹部食道から発生し、5%程度は頸部の食道から発生します。飲酒や喫煙は食道がんの危険因子とされています。
当科は、日本食道学会認定の食道外科専門医による手術をはじめとする食道がんの集学的治療に対応しています。食道がんの治療は、内視鏡的切除、外科的手術、化学放射線療法など進行度に応じて多岐にわたります。手術療法では胸腔鏡・腹腔鏡を積極的に導入し、低侵襲化によって合併症の軽減、早期退院、社会復帰を目指しています。
胃がん
近年、胃がんの診断と治療が進歩し、胃がんの治療成績は向上しました。このことは胃がんの罹患率が高いわが国にとっては喜ばしいことですが、「胃がん患者さんの高齢化」は今後解決すべき課題です。
当科では、胃がんの進行度だけではなく、患者さんの年齢や生活状況、食生活を考えた、個々の患者さんごとに適したテーラーメイド胃外科治療を心がけています。
手術治療では、患者さんへの負担を最小限にするために、低侵襲手術である腹腔鏡下手術、特に、「hinotori™(ヒノトリ)」を用いたロボット支援下腹腔鏡手術を、日本内視鏡外科学会の技術認定医が中心となって積極的に行っております。腹腔鏡下胃切除術の利点は、①傷が小さく、痛みが少ない、②術中の出血が少ない、③腸管などの他臓器へ与える侵襲が少ない、④術後早期に回復し、入院期間が短く、早い社会復帰が可能なことです。
また、かなり進行した状態で胃がんが見つかる患者さんは、現在でも少なくありません。そのような場合、たとえば胃がん治療ガイドラインでは、ステージ4であれば手術ではなく抗がん剤治療が推奨されています。しかし、大きな胃がんがあれば食べられなくなり、体重・筋力だけではなく、生活の質(QOL)も低下し、十分な抗がん剤さえ行うことができません。当科では、高度に進行した胃がん患者さんに対しても、患者さんの食事摂取・栄養状況・QOLを優先に考え、“食べるためを目的とした手術”や“栄養改善のための胃がん治療”を提供します。
特徴と取り組み
- ガイドラインに基づいた標準治療を軸に、shared decision making (SDM: 共有意思決定)にも配慮しながら、患者個別の治療を提案しています
- 低侵襲手術(胸腔鏡・腹腔鏡・ロボット支援)を積極的に適応
- 高齢者や併存疾患を有するハイリスク症例には安全性を考慮した手術術式の選択
- 消化器外科チーム、腫瘍内科、栄養サポートチーム、リハビリテーションチームなどの多職種と連携し、術前から退院後まで切れ目のないサポート
下部消化管外科(担当責任者:木村正道)
当科では、大腸がん・直腸がんの治療において、ガイドラインに基づく標準治療を基軸としつつ、患者さん一人ひとりに合わせた最適な治療を提供しています。定期的に疾患カンファレンスを開催し、治療方針を多職種で検討しています。
特徴と取り組み
年間手術件数は約100例と増加傾向にあり、うち多数が腹腔鏡・ロボット支援手術です。術後成績、在院日数、合併症率などを定期的に評価・検証し、継続的な質の改善に努めています。
- 全手術は原則として低侵襲手術(腹腔鏡)を行うこととし、2025年より国産ロボット「hinotori™(ヒノトリ)」支援手術を導入
- 高度進行直腸がんでは、術前化学(放射線)療法を取り入れた集学的治療を実施
- 肛門近くに存在する直腸がんに対しては、肛門温存を目指した括約筋間直腸切除術(ISR)も積極的に採用
- 難易度の高い手術には、日本内視鏡外科学会技術認定医とロボット支援手術のプロクターが対応
大腸がんについて
大腸癌は、手術の他に抗癌剤治療や放射線治療が必要となる場合もあります。ガイドラインやエビデンスに基づき最新の薬剤を導入し、個々の患者様に応じた最適な治療法を提案しています。ステージ4の切除不能大腸癌であっても,薬剤の進歩により長期の生存が見込めるようになり、奏功例においては根治切除に持ち込めることも経験されるようになりました。外科医師のみならず、他の診療科の医師ともカンファレンスを定期的に開催し、最善の治療を選択します。
近年では、摘出した癌病変の遺伝子変化を調べることにより、効く可能性のある薬物を探し出せることも可能となりました。必ずしも見つかるとは限らないのですが、専門の腫瘍内科医と連携したゲノム外来を通じて、必要なタイミングでがんゲノムプロファイリング検査(がん遺伝子パネル検査)を実施し、最後まであきらめない治療を行うようにしています。
肝胆膵外科(担当責任者:上野昌樹)
当科では、肝がん・胆道がん・膵がんといった肝胆膵領域の悪性腫瘍に対して、高度かつ安全な外科治療を提供しています。日本肝胆膵外科学会が認定する肝胆膵領域の高度技能医が在籍しており、経験豊富なチームによる診療体制を構築しています。
特徴と取り組み
- ガイドラインに準拠した標準的な治療を基本とし、患者さんの年齢・全身状態・基礎疾患などを踏まえた個別化治療を提供
- 高度技能医による肝切除・膵頭十二指腸切除・膵体尾部切除・胆道切除などの高難度手術に対応
- 肝・膵の一部症例では、腹腔鏡手術、国産ロボット「hinotori™(ヒノトリ)」支援下内視鏡外科手術を提供
- 消化器内科・腫瘍内科・放射線科と密に連携した集学的治療体制(術前・術後化学療法、放射線療法等)
肝細胞がんについて
肝臓がんは大きく「原発性」と「転移性」の二つに分類されます。「原発性」とはもともと肝臓にある細胞から発生したもので、「転移性」とは大腸がんや胃がんなど、他臓器のがんが肝臓に転移したものです。さらに「原発性肝臓がん」には、肝細胞から発生する「肝細胞がん」と胆管から発生する「胆管細胞がん」の2種類があり、95%が「肝細胞がん」で「胆管細胞がん」は3−4%です。「肝細胞がん」の原因は、以前はC型・B型ウイルス性肝炎が主体でしたが、近年では、代謝機能障害関連脂肪性肝疾患による肝細胞がん発がんが増加しています。
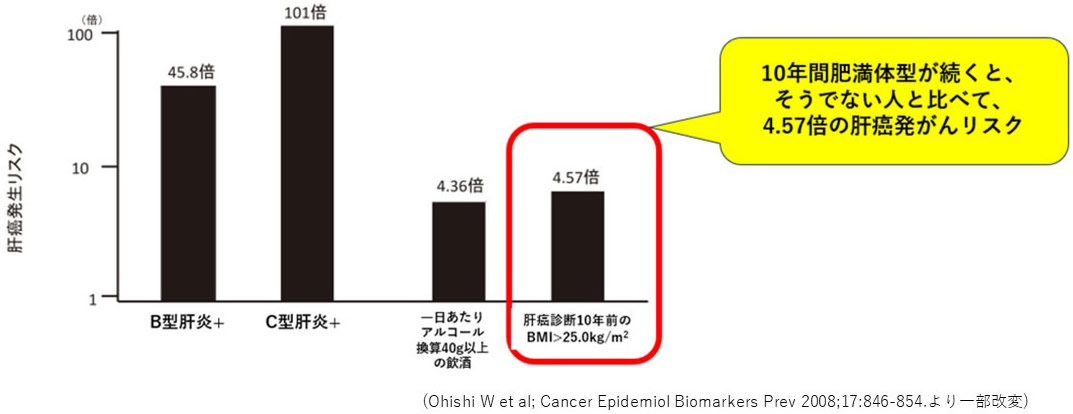
代謝機能障害関連脂肪性肝疾患とは、聞きなれない言葉でありますが、内臓肥満・高血圧・高血糖・脂質代謝異常(いわゆるメタボリック症候群)を背景とした脂肪肝・肝炎を指します。一般に、メタボリック症候群に伴い、BMI>25.0Kg/m2が10年続きますと、肝細胞癌の発生リスクは4.57倍になると言われ、アルコールを常飲される人と同じぐらいの発がんリスクであることに留意が必要です(図1) 。
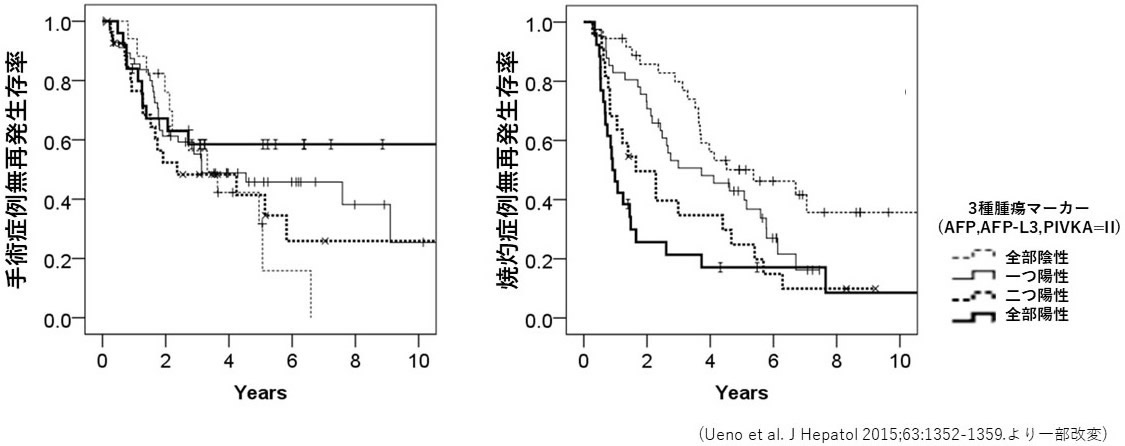
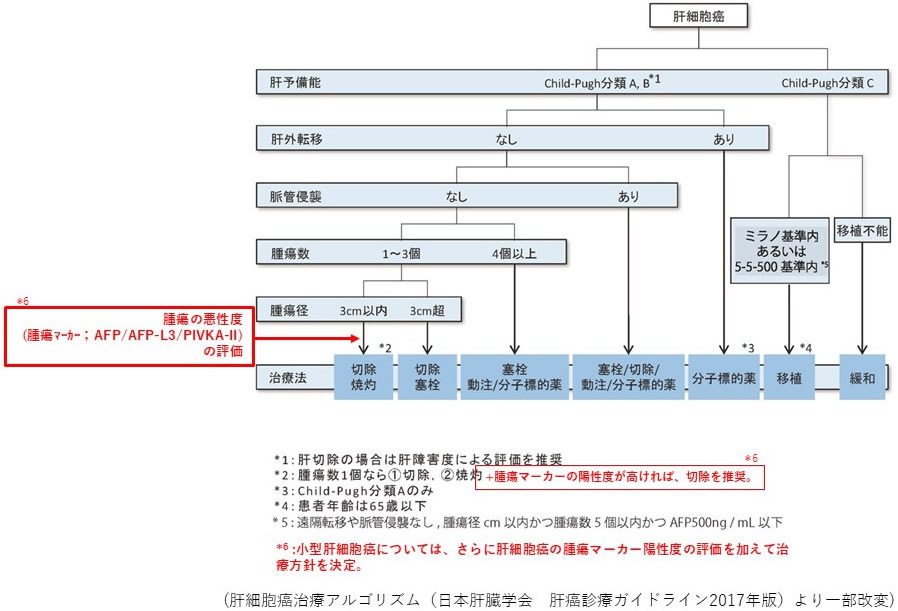
肝細胞がんの治療には、肝切除術・経皮的焼灼治療(ラジオ波/アルコール注入など・肝動脈化学塞栓治療・化学療法/放射線治療など、様々な方法がありますが、当科では「科学的根拠に基づく肝がん診療ガイドライン」の肝細胞がん治療アルゴリズムを基本として、更には、小型肝細胞癌では、腫瘍マーカーの陽性度で切除治療とお焼灼治療の成績が異なることから、これらを評価項目に加えて、治療方針を決定しております(図2a, b)。
転移性肝がんについて
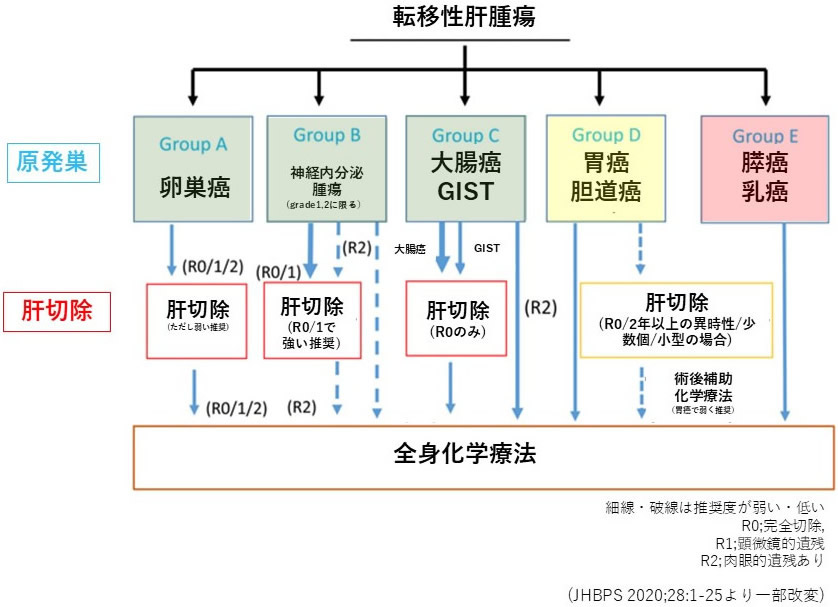
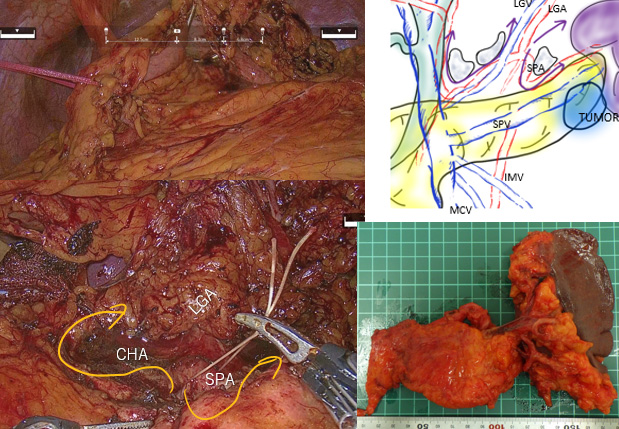
悪性腫瘍が肝臓に転移した場合の多くは、肝切除の適応となりませんが、大腸(直腸)がんや神経内分泌腫瘍からの肝臓への転移に関しては肝切除が最も有効な治療手段です。胃癌の肝転移も条件を満たせは切除治療が有効な場合があります(図3)。当科でも、腫瘍個数や大きさに関係なく以下の条件を満たせば、積極的に手術を行っております。
1)耐術可能である。
2)原発巣が制御されているか可能である。
3)肝外転移が無いか制御可能である。
4)肝転移巣が完全に切除できる。
5)十分な肝機能が保持できる。
肝臓の手術について
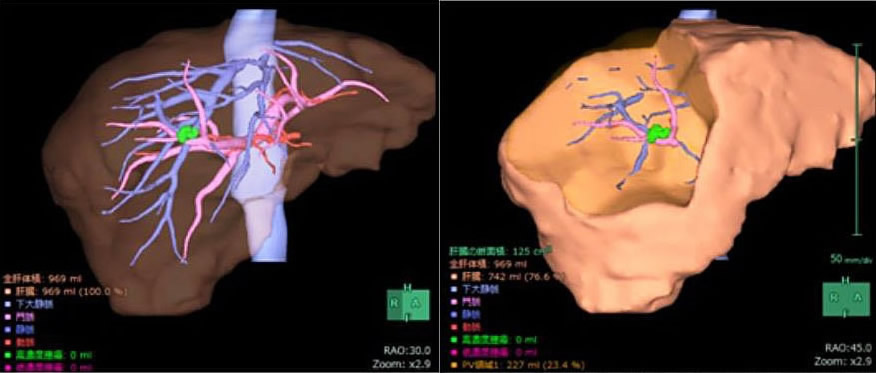
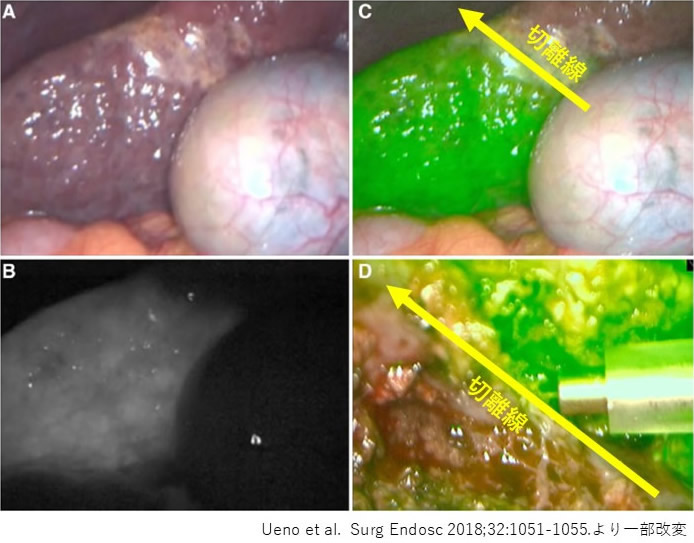
切除する肝臓の大きさは、がんの位置や血管への浸潤程度などがんに関連した因子と肝機能や全身状態など患者さん自身の因子により決定します。当科では、最新の3Dシミレーションソフトを用い、肝臓の中のがんと血管との立体的な位置関係を把握するとともに、切除肝容積の算出も行い、術前より綿密な計画をたてております(図4)。また、術中ICG(indocyanine green)近赤外光観察という特殊な観察光を利用して、切除ライン(区域)の同定(図5:動画)、微小がんの検出、胆汁漏の有無のチェックなども行い、高い根治性とともに合併症の少ない手術を目指しています。血管合併切除など超高難度手術から、腹腔鏡下手術などの身体に優しい手術まで症例に応じて行っております (図6)。
膵がんについて
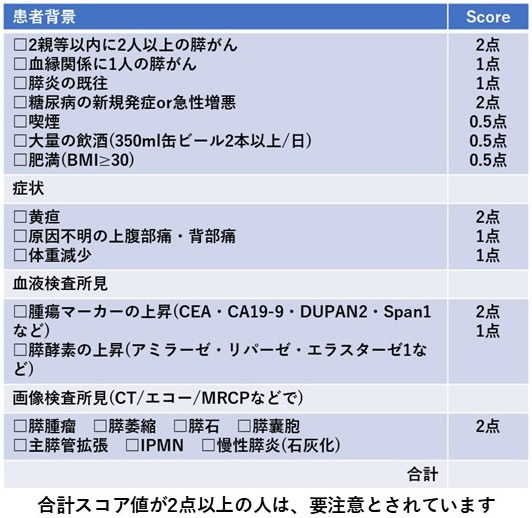
膵臓は上腹部の深い部位に位置する15cmほどの細長い臓器で、消化に関する膵液の分泌やインスリンなどのホルモンを分泌しています。早期の膵臓がんは特徴的な初発症状がなく早期発見が困難であります。また進行した膵臓がんでは、発生した部位により症状は異なり、腹痛・腰背部痛・体重減少・糖尿病の悪化・黄疸などを契機に発見されることが多いです。しかし、診断がついた段階で手術ができる患者さんは約20%にすぎず、がんの中でも治りにくいがん(難治がん)の代表とされ、我が国のがんによる死亡原因の第4位となっています。生存成績を改善される方法として、早期発見が唯一の戦略であり、当科でも消化器内科と共に、“膵がん”早期診断プロジェクトを立ち上げて、早期診断・早期治療に努めています。掲載するチェックシート(図7)で2点以上のスコア値がある人は、要注意とされています。
膵管内乳頭粘液性腫瘍(IPMN)について
膵臓には嚢胞性腫瘍とよばれる病気があります。このうち最も頻度が多く、代表的なものが、膵管内乳頭粘液性腫瘍(IPMN)です。膵臓の中には膵液を集めて十二指腸まで誘導する膵管という細い管がありますが、この膵管を形成する細胞の一部が、粘液を産生する腫瘍細胞に変化して、膵管が粘液を貯めた袋状に変化していく病態をいいます。
IPMNは、ゆっくりと進行するため、多くの症例では症状はありません。時に、粘液がつまることによって膵液の流出が妨げられ、腹痛や背部痛(膵炎)を起こすことがあります。また、慢性化すると糖尿病を併発することもあります。
この病気で一番厄介なのは、がん化することがある点にあります。がん化すれば膵臓がんと同様の症状が出現します。そして、進行した状態となってしまうと、通常の膵臓がんと同じく、難治性となり予後も不良となります。
IPMNは発生部位により3つのタイプに分かれます。
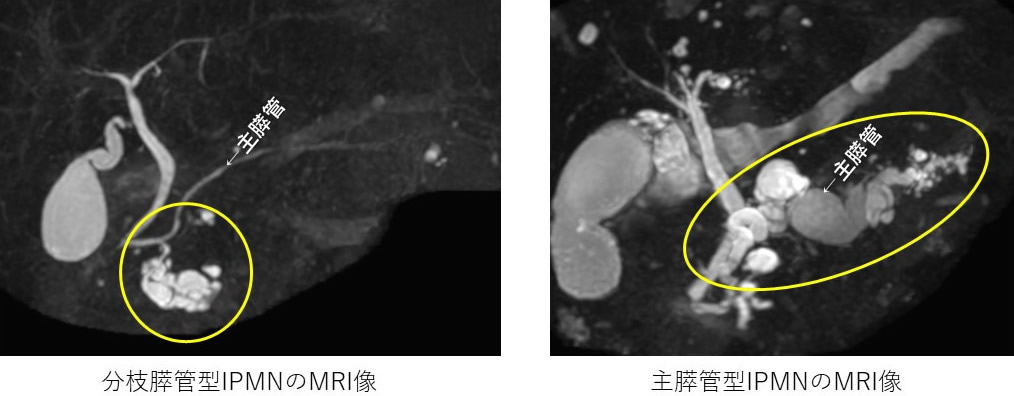
①分枝型IPMN:膵管本幹の枝の細胞から発生するタイプ(図8a)
②主膵管型IPMN:膵管本幹(主膵管といいます)の細胞から発生するタイプ。
この場合、主膵管の内側の腫瘍性細胞から産生された粘液により膵液の流れが悪くなり、主膵管が全長にわたって、太くなるのが特徴です(図8b)。③混合型IPMN:分枝型と主膵管型が併存するタイプ。
IPMNは、悪性化する可能性を秘めた病態であります。これまで、世界中の多くの医療施設での研究により、悪性化の危険因子となる特徴が同定され、これに合致する症例は、手術治療が推奨されています。
①分枝型IPMNでの悪性化の危険因子:
- 嚢胞の大きさが3cm以上
- 嚢胞の中に腫瘍状の結節(隆起性病変)が見られる
- 嚢胞壁が厚くなっている
- 経過観察中に嚢胞が短期間に急激に大きくなった場合
②主膵管型IPMNでの悪性化の危険因子:
- 主膵管型IPMNは、それそのものが悪性化の危険因子
- 特に、主膵管の太さが10mm以上の場合は高リスク
- 主膵管内部に腫瘍状の結節(隆起性病変)が認められた場合
③混合型IPMNでの悪性化の危険因子:
- 分枝型IPMNと主膵管型IPMNに準じる
膵臓がん/IPMNの治療
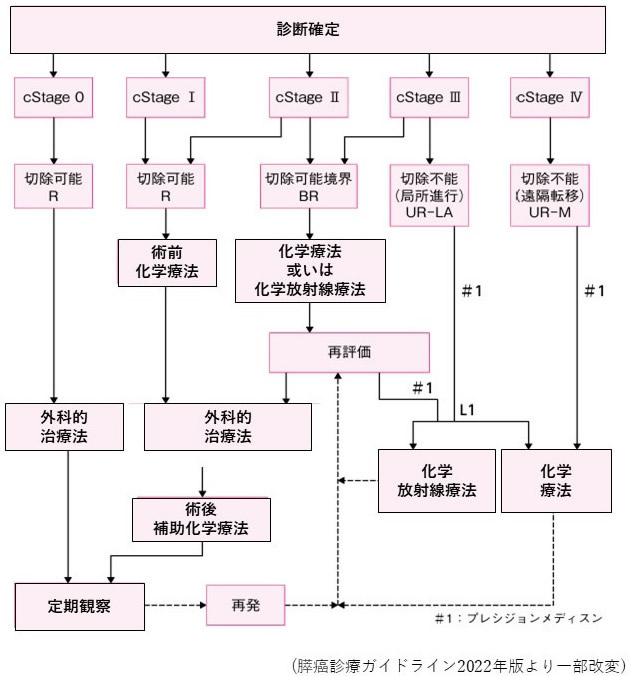
膵臓がんは小さいうちから周囲に浸潤して広がっていく性格を持ち、手術だけで細胞レベルで完全に取りきることが難しいため、CT画像などで切除可能と判断されても、手術前に抗がん剤治療を追加することが生存成績の向上につながると証明されています。当科でも膵癌診療ガイドラインに基づいて、治療を行っています(図9)。さらに手術後の顕微鏡検査により、最終的にがんの進行度が決定され、状況に応じて、補助抗がん剤治療や放射線治療を追加します。
手術方法は、がん周囲のリンパ節を含んだ結合組織をまとめて切除するのと、十二指腸近くに発生した場合は膵頭十二指腸切除、脾臓近くに発生した場合は膵体尾部・脾臓切除を行います。また、当科では症例に応じて腹腔鏡下手術を積極的に導入しております。
IPMNで、悪性化が疑われた際の治療の基本は、病変の完全切除です。明らかに進行がんになってしまった場合の治療法は通常の膵がんと同じ流れとなります。膵臓がんの項をご参照ください。IPMNの状態である限りは、膵がんと異なり浸潤傾向が無いので、最近では体への負担の少ない腹腔鏡下手術・ロボット支援下手術が適応できることが多くなりました(図10)
| 図1:肝発がんのリスク要因 |
 |
| 図2:(a)小型肝癌の腫瘍マーカー陽性度別切除と焼灼治療の治療成績 (b)腫瘍マーカーを加味した、当科の肝細胞がん治療アルゴリズム |
 |
 |
| 図3:転移性肝がんの治療フローチャート |
 |
| 図4:VINCENTを用いた術前3Dシミュレーション |
 |
| 図5:ICG近赤外光観察による術中区域同定(動画) |
 |
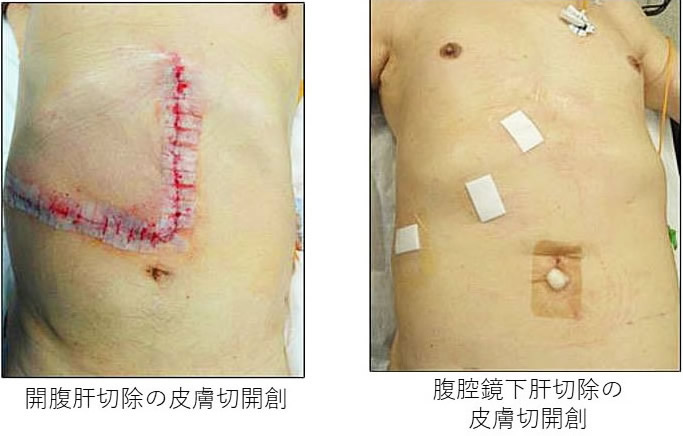
| 図6:開腹肝切除と腹腔鏡下肝切除の皮膚切開創の違い |
 |
| 図7:大坂南医療センター版“膵がん”早期診断プロジェクトのチェックリスト |
 |
| 図8:IPMNのMRI像 a)分枝膵管型 b)主膵管型 |
 |
| 図9:膵癌診療ガイドラインに基づいた治療フロー |
 |
| 図10:ロボット支援下膵臓体尾部切除の図 |
 |
良性疾患
胆石症・急性胆嚢炎
当科では、胆石症や急性胆嚢炎に対して、迅速かつ安全な低侵襲手術を治療方針としています。腹腔鏡下胆嚢摘出術は現在、胆嚢疾患の標準的治療として広く普及しており、当院でも年間を通して多くの手術を実施しています。
特徴と取り組み
- 原則として腹腔鏡下胆嚢摘出術を第一選択としています。
- 急性胆嚢炎に対しては、状態に応じて緊急手術にも対応しており、炎症が強い場合でも安全に摘出できる体制を整えています。
- 高齢者や基礎疾患を有する患者さんについても、麻酔科・消化器内科と連携し、安全性を重視した治療を行っています。
- 総胆管結石が疑われる場合は、消化器内科と連携し、内視鏡的乳頭括約筋切開術(EST)なども併用して、低侵襲でかつ確実な治療を提供しています。
#無症候性胆石の対応について
かかりつけ医の先生方には、「経過観察でよいのか」「精査が必要か」「手術適応か」で迷われる際には、いつでもご相談いただければ幸いです。丁寧にリスク評価を行い、患者さんと共に適切な治療選択をいたします。
鼠径ヘルニア
鼠径ヘルニアに対しては、原則として腹腔鏡下手術(TAPP法)を第一選択としています。5mm程度の小切開3カ所で行う低侵襲な術式により、術後の痛みが少なく、回復が早いのが特長です。
患者さんの年齢、体格、基礎疾患、生活スタイルなどに応じて、腹腔鏡手術だけでなく前方アプローチなども選択肢に含めたテーラーメイド手術を提案しています。
#再発鼠径ヘルニアについて
鼠径ヘルニアの手術の後、1~3%程度再発することが報告されています。初回手術に比べ、再発鼠径ヘルニアの手術は非常に高度な技術と専門的知識が必要とされる領域であり、他施設で対応が難しかった症例もぜひ当科にご相談ください。
#ロボット支援下鼠径ヘルニア手術
2026年6月から鼠径ヘルニアに対してもロボット支援手術の保険収載が認められました。当科でもより精緻な操作が求められる困難症例やQOLを重視する患者さんに対してその導入準備を進めているところです。
急性虫垂炎
急性虫垂炎は、全年齢層で発症しうる一般的な外科疾患であり、当科では年間を通じて数多くの虫垂炎症例に対応しています。病状の進行スピードや個人差も大きく、的確な診断と迅速な対応が求められる領域です。
治療の基本方針
診断には身体診察と血液検査に加えて、必要に応じて腹部超音波やCT検査を用いて正確な病態評価を行います。
基本的には腹腔鏡下虫垂切除術(腹腔鏡手術)を第一選択としており、侵襲が少なく、術後の疼痛や回復期間の短縮に寄与しています。
また、保存的加療(主に抗菌薬治療管理)を選択することもあり、特に膿瘍形成を伴うような症例では、初期治療(主に抗菌薬治療)で炎症を落ち着かせた後、待機的虫垂切除術(interval appendectomy)を施行しています。この方法により、緊急手術のリスクを避け、安全かつ計画的に手術を行うことができます。
手術実績
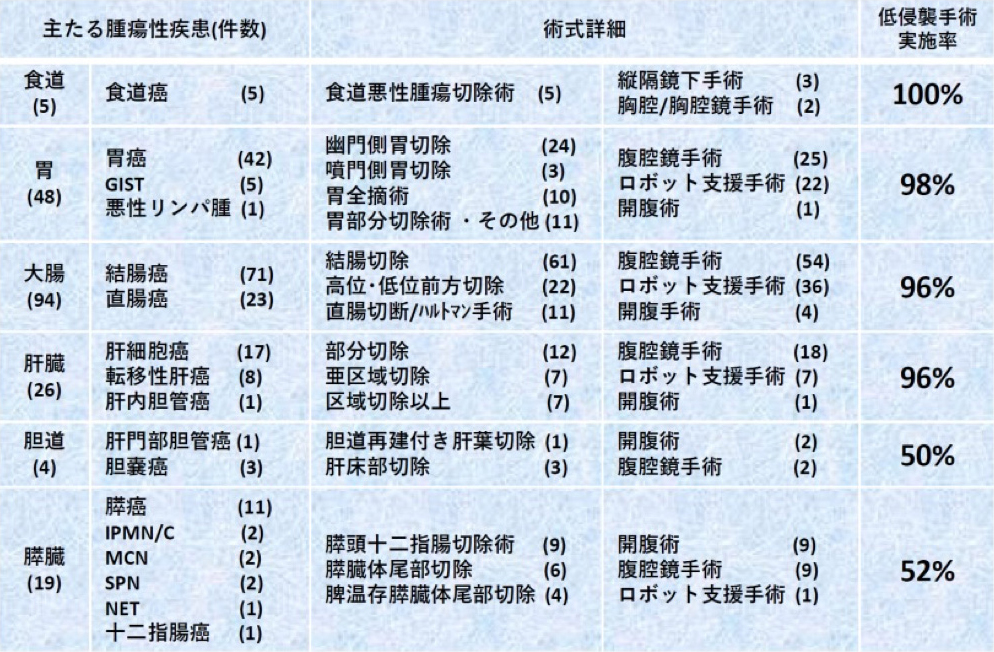
2025年の消化器悪性腫瘍手術実績
 |
主要ながん疾患・良性疾患の手術年次推移
| 主要ながん疾患・良性疾患\年度 | 2025年 | 2024年 | 2023年 | 2022年 | 2021年 | 2020年 |
| 食道がん手術 | 5 | 6 | 7 | 8 | 10 | 7 |
| 胃がん手術 | 42 | 42 | 30 | 52 | 42 | 42 |
| 大腸がん手術 | 94 | 96 | 103 | 97 | 84 | 86 |
| [結腸/虫垂がん] | 71 | 68 | 73 | 72 | 52 | 56 |
| [直腸/肛門がん] | 23 | 27 | 30 | 25 | 32 | 30 |
| 膵がん・膵管内乳頭粘液性腫瘍 | 18 | 10 | 12 | 10 | 11 | 7 |
| 肝がん手術 | 26 | 20 | 18 | 13 | 12 | 21 |
| [原発性] | 18 | 12 | 15 | 8 | 7 | 12 |
| [転移性] | 8 | 8 | 3 | 5 | 5 | 9 |
| 胆道がん | 4 | 5 | 6 | 7 | 5 | 4 |
| 胆嚢良性疾患 | 111 | 78 | 99 | 84 | 80 | 94 |
| ヘルニア疾患 | 99 | 121 | 108 | 120 | 108 | 95 |
| 虫垂炎 | 18 | 21 | 29 | 31 | 13 | 18 |


